Naarmate carrièreproblemen, relatieproblemen en sociale druk toenemen, kan de depressie aanhouden. Bij patiënten die voor het eerst met antidepressiva worden behandeld, bereikt minder dan de helft een blijvende remissie. Richtlijnen voor het kiezen van een medicijn na een mislukte tweede behandeling met antidepressiva lopen uiteen, wat suggereert dat er weliswaar veel medicijnen beschikbaar zijn, maar dat er weinig verschil tussen de medicijnen is. Van deze medicijnen is er het meeste ondersteunende bewijs voor een toename van atypische antipsychotica.
In het laatste experiment worden de gegevens van het ESCAPE-TRD-experiment gerapporteerd. De studie omvatte 676 patiënten met een depressie die niet significant reageerden op ten minste twee antidepressiva en die nog steeds selectieve serotonineheropnameremmers of serotonine-noradrenalineheropnameremmers gebruikten, zoals venlafaxine of duloxetine. Het doel van de studie was om de werkzaamheid van esketamine neusspray te vergelijken met quetiapine met verlengde afgifte. Het primaire eindpunt was remissie 8 weken na randomisatie (kortetermijnrespons) en het belangrijkste secundaire eindpunt was geen recidief 32 weken na remissie na 8 weken.
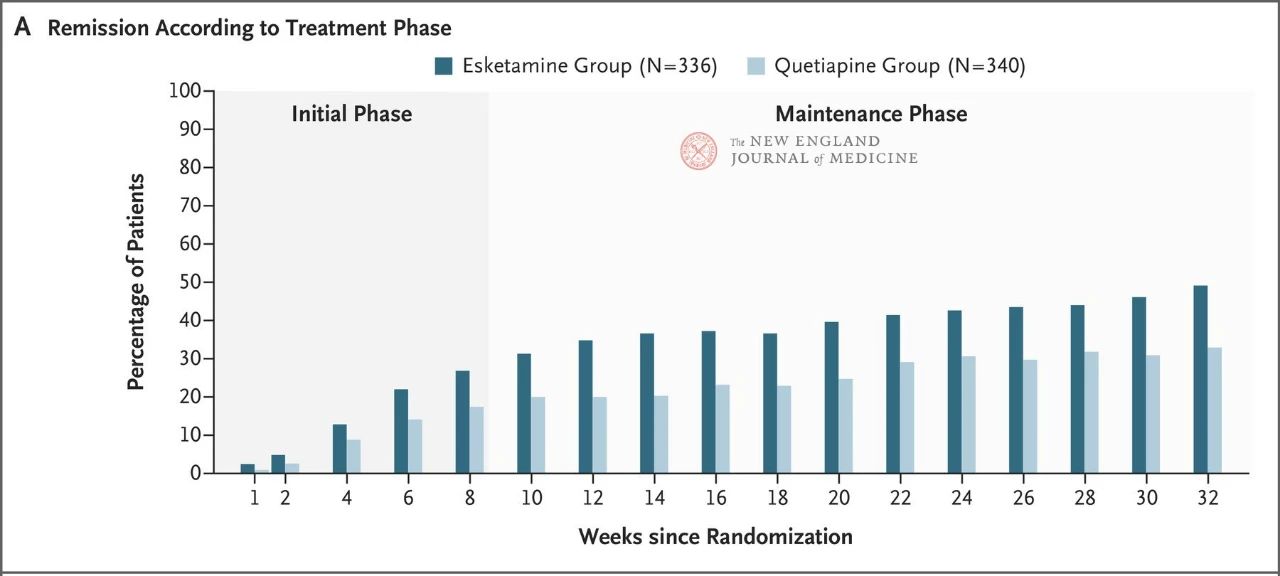
De resultaten toonden aan dat geen van beide middelen bijzonder effectief was, maar esketamine neusspray was iets effectiever (27,1% versus 17,6%) (figuur 1) en had minder bijwerkingen die leidden tot stopzetting van de proefbehandeling. De werkzaamheid van beide middelen nam in de loop van de tijd toe: in week 32 had 49% en 33% van de patiënten in de Esketamine neusspray- en quetiapine-groep met verlengde afgifte remissie bereikt, en had respectievelijk 66% en 47% op de behandeling gereageerd (figuur 2). Er waren zeer weinig recidieven tussen week 8 en 32 in beide behandelgroepen.
Een opvallend kenmerk van de studie was dat patiënten die uit het onderzoek stapten, werden beoordeeld als patiënten met een slechte uitkomst (d.w.z. ze werden gegroepeerd met patiënten bij wie de ziekte niet in remissie was of een terugval had). Een groter deel van de patiënten in de quetiapinegroep stopte met de behandeling dan in de esketaminegroep (40% versus 23%), een resultaat dat mogelijk te wijten is aan de kortere duur van duizeligheid en separatie-bijwerkingen die gepaard gaan met Esketamine neusspray en de langere duur van sedatie en gewichtstoename die gepaard gaan met quetiapine met verlengde afgifte.
Het was een open-labelonderzoek, wat betekent dat patiënten wisten welk type medicijn ze gebruikten. De evaluatoren die de klinische interviews afnamen om de scores op de Montgomery-Eisenberg Depression Rating Scale te bepalen, waren lokale artsen, geen extern personeel. Er is een gebrek aan perfecte oplossingen voor de ernstige verblinding en anticipatiebias die kunnen optreden bij onderzoeken naar medicijnen met kortdurende psychoactieve effecten. Daarom is het noodzakelijk om gegevens te publiceren over de effecten van medicijnen op fysiek functioneren en kwaliteit van leven om ervoor te zorgen dat het waargenomen verschil in werkzaamheid niet alleen een placebo-effect is, maar ook dat het verschil klinisch relevant is.
Een belangrijke paradox van dergelijke onderzoeken is dat antidepressiva bij een klein aantal patiënten een plotselinge verslechtering van de stemming lijken te veroorzaken en suïcidale neigingen lijken te versterken. SUSTAIN 3 is een langlopende, open-label extensiestudie van de fase 3-studie SUSTAIN, waarin een cumulatieve follow-up van 2769 patiënten werd uitgevoerd – bij 4,3% bleek na jaren een ernstige psychiatrische bijwerking te zijn opgetreden. Gebaseerd op gegevens uit de ESCAPE-TRD-studie ervoer echter een vergelijkbaar percentage patiënten in de esketamine- en quetiapinegroep ernstige psychiatrische bijwerkingen.
De praktische ervaring met esketamine neusspray is ook bemoedigend. Blaasontsteking en cognitieve stoornissen blijven theoretische risico's, maar vormen geen reële risico's. Omdat neussprays poliklinisch moeten worden toegediend, kan overmatig gebruik worden voorkomen, wat de kans op regelmatige controle vergroot. Tot op heden is de combinatie van racemische ketamine of andere geneesmiddelen die mogelijk misbruikt kunnen worden tijdens het gebruik van esketamine neusspray ongebruikelijk, maar het is verstandig om deze mogelijkheid nauwlettend in de gaten te houden.
Wat zijn de implicaties van deze studie voor de klinische praktijk? De belangrijkste boodschap is dat zodra een patiënt niet reageert op ten minste twee antidepressiva, de kans op volledige remissie binnen twee maanden met de toevoeging van behandelmedicatie laag blijft. Gezien de wanhoop van sommige patiënten en hun resistentie tegen medicijnen, kan het vertrouwen in de behandeling gemakkelijk worden ondermijnd. Reageert iemand met een ernstige depressieve stoornis op medicatie? Is de patiënt medisch ongelukkig? Deze studie van Reif et al. onderstreept de noodzaak voor clinici om optimisme en vasthoudendheid te tonen in hun behandeling, omdat te veel patiënten zonder deze optimisme en vasthoudendheid onderbehandeld worden.
Hoewel geduld belangrijk is, is de snelheid waarmee de depressieve stoornis wordt aangepakt dat ook. Patiënten willen natuurlijk zo snel mogelijk herstellen. Omdat de kans op baat bij elke mislukte behandeling met antidepressiva geleidelijk afneemt, moet worden overwogen om eerst de meest effectieve behandeling te proberen. Als de enige bepalende factoren voor de keuze van een antidepressivum na falen van twee geneesmiddelen werkzaamheid en veiligheid zijn, zou de ESCAPE-TRD-studie redelijkerwijs concluderen dat esketamine neusspray de voorkeur verdient als derdelijnsbehandeling. Onderhoudstherapie met esketamine neusspray vereist echter meestal wekelijkse of tweemaal per week consulten. Daarom zijn kosten en ongemak waarschijnlijk doorslaggevende factoren die het gebruik ervan beïnvloeden.
Esketamine neusspray zal niet de enige glutamaatantagonist zijn die in de klinische praktijk wordt toegepast. Een recente meta-analyse suggereert dat intraveneuze racemische ketamine mogelijk effectiever is dan esketamine, en twee grote vergelijkende onderzoeken ondersteunen het gebruik van intraveneuze racemische ketamine later in het behandeltraject als optie voor patiënten die elektroconvulsietherapie nodig hebben. Het lijkt verdere depressie te helpen voorkomen en de patiënt meer grip op zijn leven te geven.
Plaatsingstijd: 08-10-2023