Honderd jaar geleden werd een 24-jarige man opgenomen in het Massachusetts General Hospital (MGH) met koorts, hoest en ademhalingsproblemen.
De patiënt was drie dagen voor opname gezond, maar begon zich toen onwel te voelen, met algemene vermoeidheid, hoofdpijn en rugpijn. Zijn toestand verslechterde in de twee daaropvolgende dagen en hij bracht het grootste deel van zijn tijd in bed door. Een dag voor opname kreeg hij hoge koorts, een droge hoest en koude rillingen, die de patiënt omschreef als "hurkend" en volledig niet uit bed kunnen komen. Hij nam elke vier uur 648 mg aspirine en ervoer lichte verlichting van de hoofdpijn en rugpijn. Op de dag van opname kwam hij echter naar het ziekenhuis nadat hij 's ochtends wakker was geworden met kortademigheid, gepaard gaande met subxiphoide pijn op de borst, die verergerde door diep ademhalen en hoesten.
Bij opname was de rectale temperatuur 39,5°C tot 40,8°C, de hartslag 92 tot 145 slagen per minuut en de ademhaling 28 tot 58 slagen per minuut. De patiënt heeft een nerveuze en acute uitstraling. Hoewel hij in meerdere dekens was gewikkeld, bleven de koude rillingen aanhouden. Kortademigheid, gepaard gaande met hevige hoestbuien, resulterend in hevige pijn onder het borstbeen, waarbij slijm werd opgehoest dat roze, viskeus en licht purulent was.
Apicale pulsatie was palpabel in de vijfde intercostale ruimte aan de linkerkant van het borstbeen en er werd geen vergroting van het hart waargenomen bij percussie. Auscultatie toonde een snelle hartslag, consistent hartritme, hoorbaar aan de apex van het hart, en een licht systolisch geruis. Verminderde ademhalingsgeluiden aan de rechterkant van de rug vanaf een derde onder de schouderbladen, maar er werden geen rales of pleurale fricatieven gehoord. Lichte roodheid en zwelling in de keel, amandelen verwijderd. Het litteken van de linker liesbreukoperatie is zichtbaar op de buik en er is geen zwelling of gevoeligheid in de buik. Droge huid, hoge huidtemperatuur. Het aantal witte bloedcellen lag tussen 3700 en 14500/ul en neutrofielen waren goed voor 79%. Er werd geen bacteriegroei waargenomen in bloedkweken.
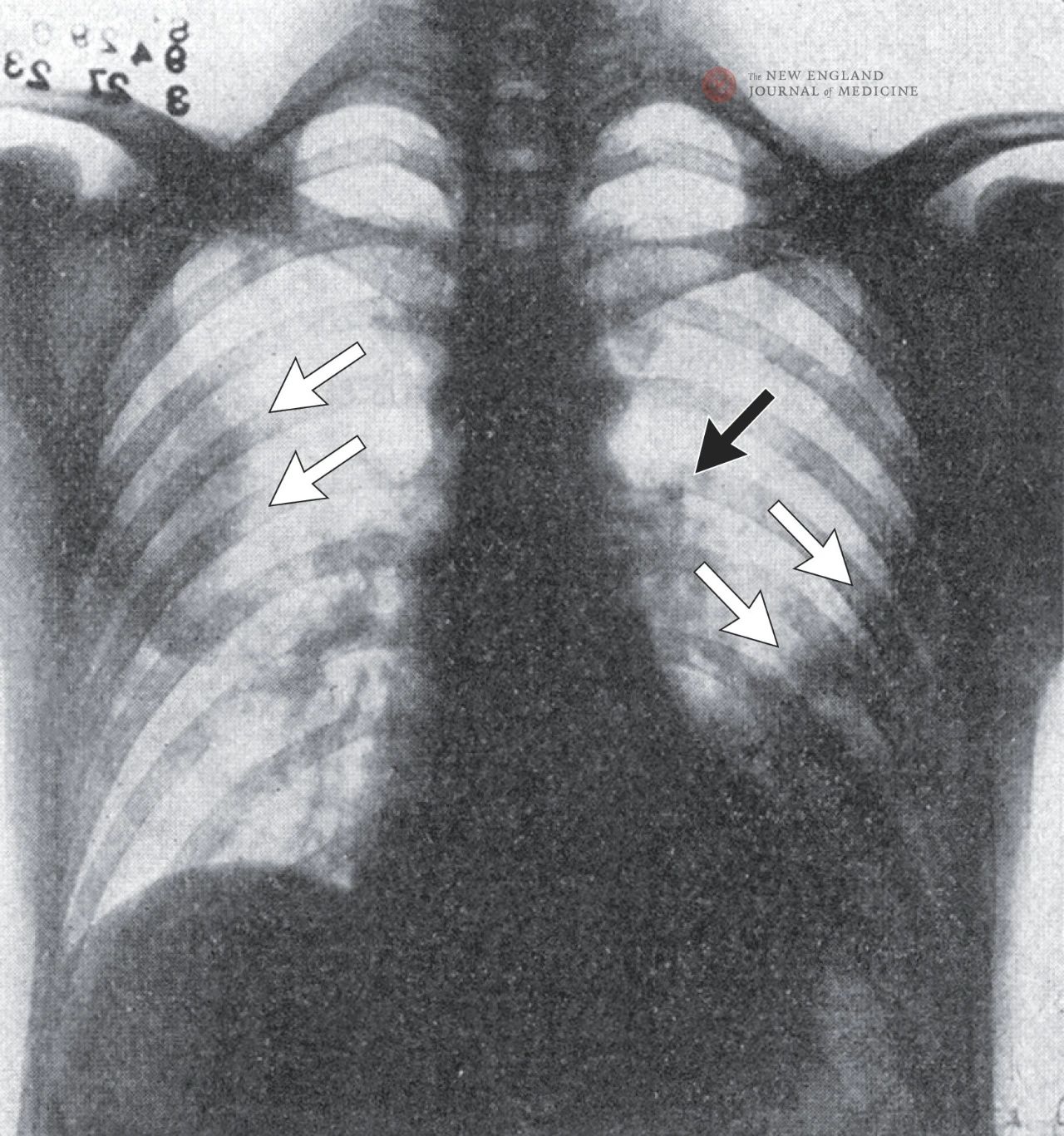
Een thoraxfoto toont vlekkerige schaduwen aan beide zijden van de longen, met name in de rechterbovenkwab en de linkeronderkwab, wat wijst op longontsteking. Vergroting van de linker hilus van de long wijst op een mogelijke vergrote lymfeklier, met uitzondering van een linker pleuravocht.
Op de tweede dag van de ziekenhuisopname had de patiënt last van kortademigheid en aanhoudende pijn op de borst, en het sputum was purulent en bloeddoorlopen. Lichamelijk onderzoek toonde aan dat er sprake was van systolische ruisgeleiding in de longtop, en de percussie onderin de rechterlong was afgestompt. Kleine, verstopte papels verschijnen op de linkerhandpalm en rechterwijsvinger. Artsen omschreven de toestand van de patiënt als "somber". Op de derde dag werd purulent sputum duidelijker. De dofheid van de linker onderrug was versterkt, terwijl de tactiele tremor verergerde. Bronchiale ademhalingsgeluiden en enkele rales zijn te horen op de linkerrug, een derde van de weg vanaf het schouderblad. Percussie op de rechterrug is licht gedempt, ademhalingsgeluiden zijn ver weg en af en toe zijn rales hoorbaar.
Op de vierde dag verslechterde de toestand van de patiënt verder en hij overleed diezelfde nacht.
Diagnose
De 24-jarige man werd in maart 1923 in het ziekenhuis opgenomen met acute koorts, koude rillingen, spierpijn, kortademigheid en pleuritis (borstpijn). Zijn tekenen en symptomen kwamen sterk overeen met een virale luchtweginfectie, zoals influenza, met een mogelijke secundaire bacteriële infectie. Aangezien deze symptomen sterk lijken op gevallen tijdens de grieppandemie van 1918, is influenza waarschijnlijk de meest aannemelijke diagnose.
Hoewel de klinische manifestaties en complicaties van de moderne griep sterk lijken op die van de pandemie van 1918, heeft de wetenschappelijke gemeenschap de afgelopen decennia belangrijke doorbraken geboekt, waaronder de identificatie en isolatie van influenzavirussen, de ontwikkeling van snelle diagnostische technieken, de introductie van effectieve antivirale behandelingen en de implementatie van surveillancesystemen en vaccinatieprogramma's. Terugkijken op de grieppandemie van 1918 reflecteert niet alleen op de lessen uit de geschiedenis, maar bereidt ons ook beter voor op toekomstige pandemieën.
De grieppandemie van 1918 begon in de Verenigde Staten. Het eerste bevestigde geval deed zich voor op 4 maart 1918, bij een legerkok in Fort Riley, Kansas. Lorrin Miner, een arts in Haskell County, Kansas, documenteerde toen 18 gevallen van ernstige griep, waaronder drie sterfgevallen. Hij meldde deze bevinding aan het Amerikaanse ministerie van Volksgezondheid, maar deze werd niet serieus genomen.
Historici zijn van mening dat het onvermogen van de volksgezondheidsautoriteiten destijds om op de uitbraak te reageren nauw verband hield met de bijzondere context van de Eerste Wereldoorlog. Om het verloop van de oorlog niet te beïnvloeden, hield de regering zich stil over de ernst van de uitbraak. John Barry, auteur van The Great Flu, bekritiseerde het fenomeen in een interview uit 2020: "De regering liegt, ze noemen het een gewone verkoudheid en ze vertellen het publiek niet de waarheid." Spanje daarentegen, destijds een neutraal land, was het eerste land dat de griep in de media meldde, wat ertoe leidde dat de nieuwe virusinfectie de naam "Spaanse griep" kreeg, hoewel de eerste gevallen in de Verenigde Staten werden geregistreerd.
Tussen september en december 1918 stierven naar schatting 300.000 mensen aan griep in de Verenigde Staten, tien keer zoveel als het aantal sterfgevallen door alle oorzaken in dezelfde periode in 1915. Griep verspreidt zich snel via militaire inzet en personeelsverplaatsingen. Soldaten verplaatsten zich niet alleen tussen transportknooppunten in het oosten, maar brachten het virus ook naar de slagvelden van Europa, waardoor de griep zich over de hele wereld verspreidde. Naar schatting zijn meer dan 500 miljoen mensen besmet geraakt en zijn ongeveer 100 miljoen mensen om het leven gekomen.
De medische behandeling was uiterst beperkt. De behandeling is voornamelijk palliatief, met onder meer aspirine en opiaten. De enige behandeling die waarschijnlijk effectief is, is infusie van convalescent plasma – tegenwoordig bekend als convalescent plasmatherapie. Griepvaccins zijn echter traag op de markt gekomen, omdat wetenschappers de oorzaak van de griep nog niet hebben geïdentificeerd. Bovendien is meer dan een derde van de Amerikaanse artsen en verpleegkundigen ontslagen vanwege hun betrokkenheid bij de oorlog, waardoor de medische middelen nog schaarser zijn geworden. Hoewel er vaccins beschikbaar waren voor cholera, tyfus, pest en pokken, ontbrak de ontwikkeling van een griepvaccin nog steeds.
Door de pijnlijke lessen van de grieppandemie van 1918 hebben we geleerd hoe belangrijk transparante informatieverstrekking, de bevordering van wetenschappelijk onderzoek en samenwerking op het gebied van wereldwijde gezondheid zijn. Deze ervaringen bieden waardevolle inzichten voor het aanpakken van soortgelijke wereldwijde gezondheidsbedreigingen in de toekomst.
Virus
Jarenlang werd gedacht dat de verwekker van de "Spaanse griep" de bacterie Pfeiffer (nu bekend als Haemophilus influenzae) was, die in het sputum van veel, maar niet alle, patiënten werd aangetroffen. Deze bacterie is echter moeilijk te kweken vanwege de hoge kweekomstandigheden, en omdat hij niet in alle gevallen is aangetroffen, heeft de wetenschappelijke gemeenschap altijd de rol ervan als ziekteverwekker in twijfel getrokken. Latere studies hebben aangetoond dat Haemophilus influenzae in feite de verwekker is van een bacteriële dubbele infectie die veel voorkomt bij influenza, en niet het virus dat rechtstreeks influenza veroorzaakt.
In 1933 bereikten Wilson Smith en zijn team een doorbraak. Ze namen monsters van faryngeale spoelers van grieppatiënten, lieten deze door een bacteriefilter lopen om bacteriën te elimineren en experimenteerden vervolgens met het steriele filtraat op fretten. Na een incubatieperiode van twee dagen begonnen de blootgestelde fretten symptomen te vertonen die vergelijkbaar waren met die van menselijke influenza. De studie is de eerste die bevestigt dat influenza wordt veroorzaakt door virussen in plaats van bacteriën. Bij het rapporteren van deze bevindingen merkten de onderzoekers ook op dat eerdere infectie met het virus herinfectie van hetzelfde virus effectief kan voorkomen, wat de theoretische basis legt voor de ontwikkeling van vaccins.
Een paar jaar later raakte Smiths collega Charles Stuart-Harris, terwijl hij een fret observeerde die besmet was met influenza, per ongeluk besmet met het virus door blootstelling aan de niesbui van de fret. Het virus dat uit Harris werd geïsoleerd, infecteerde vervolgens met succes een niet-geïnfecteerde fret, wat het vermogen van influenzavirussen om zich tussen mens en dier te verspreiden, opnieuw bevestigde. In een gerelateerd rapport merkten de auteurs op dat "het denkbaar is dat laboratoriuminfecties het beginpunt van epidemieën zouden kunnen zijn."
Vaccin
Nadat het griepvirus was geïsoleerd en geïdentificeerd, begon de wetenschappelijke gemeenschap snel met de ontwikkeling van een vaccin. In 1936 toonde Frank Macfarlane Burnet voor het eerst aan dat influenzavirussen efficiënt konden groeien in bevruchte eicellen. Deze ontdekking leidde tot een baanbrekende technologie voor de productie van vaccins die nog steeds veel wordt gebruikt. In 1940 ontwikkelden Thomas Francis en Jonas Salk met succes het eerste griepvaccin.
De behoefte aan een vaccin was bijzonder dringend voor het Amerikaanse leger, gezien de verwoestende impact van griep op Amerikaanse troepen tijdens de Eerste Wereldoorlog. Begin jaren 40 behoorden soldaten van het Amerikaanse leger tot de eersten die zich lieten vaccineren tegen griep. In 1942 bevestigden studies dat het vaccin effectief bescherming bood en dat gevaccineerde mensen aanzienlijk minder kans hadden om griep te krijgen. In 1946 werd het eerste griepvaccin goedgekeurd voor gebruik door burgers, waarmee een nieuw hoofdstuk in de grieppreventie en -bestrijding werd geopend.
Het blijkt dat het halen van de griepprik een groot effect heeft: mensen die niet gevaccineerd zijn, hebben 10 tot 25 keer meer kans om griep te krijgen dan mensen die wel gevaccineerd zijn.
Toezicht
Griepbewaking en de specifieke virusstammen ervan zijn essentieel om de volksgezondheid te sturen en vaccinatieschema's te ontwikkelen. Gezien de wereldwijde aard van griep zijn nationale en internationale bewakingssystemen bijzonder noodzakelijk.
De Centers for Disease Control and Prevention (CDC) werden opgericht in 1946 en richtten zich aanvankelijk op onderzoek naar ziekte-uitbraken zoals malaria, tyfus en pokken. Binnen vijf jaar na de oprichting richtte de CDC de Epidemic Intelligence Service op om gespecialiseerde training te bieden in het onderzoeken van ziekte-uitbraken. In 1954 introduceerde de CDC haar eerste influenzabewakingssysteem en begon met het regelmatig uitbrengen van rapporten over influenzaactiviteit, waarmee de basis werd gelegd voor influenzapreventie en -bestrijding.
Op internationaal niveau richtte de Wereldgezondheidsorganisatie (WHO) in 1952 het Global Influenza Surveillance and Response System op, in nauwe samenwerking met het Global Sharing of Influenza Data Initiative (GISAID) om een wereldwijd influenzasurveillancesysteem te vormen. In 1956 wees de WHO het CDC aan als samenwerkingscentrum op het gebied van influenzasurveillance, epidemiologie en bestrijding, dat technische ondersteuning en wetenschappelijke begeleiding biedt voor wereldwijde influenzapreventie en -bestrijding. De oprichting en voortdurende werking van deze surveillancesystemen biedt een belangrijke waarborg voor de wereldwijde respons op influenza-epidemieën en -pandemieën.
De CDC heeft momenteel een uitgebreid binnenlands influenzabewakingsnetwerk opgezet. De vier kerncomponenten van influenzabewaking zijn laboratoriumtests, poliklinische casusbewaking, klinische casusbewaking en sterfgevallenbewaking. Dit geïntegreerde bewakingssysteem biedt belangrijke ondersteuning bij de besluitvorming en reactie van de volksgezondheid op een influenzapandemie..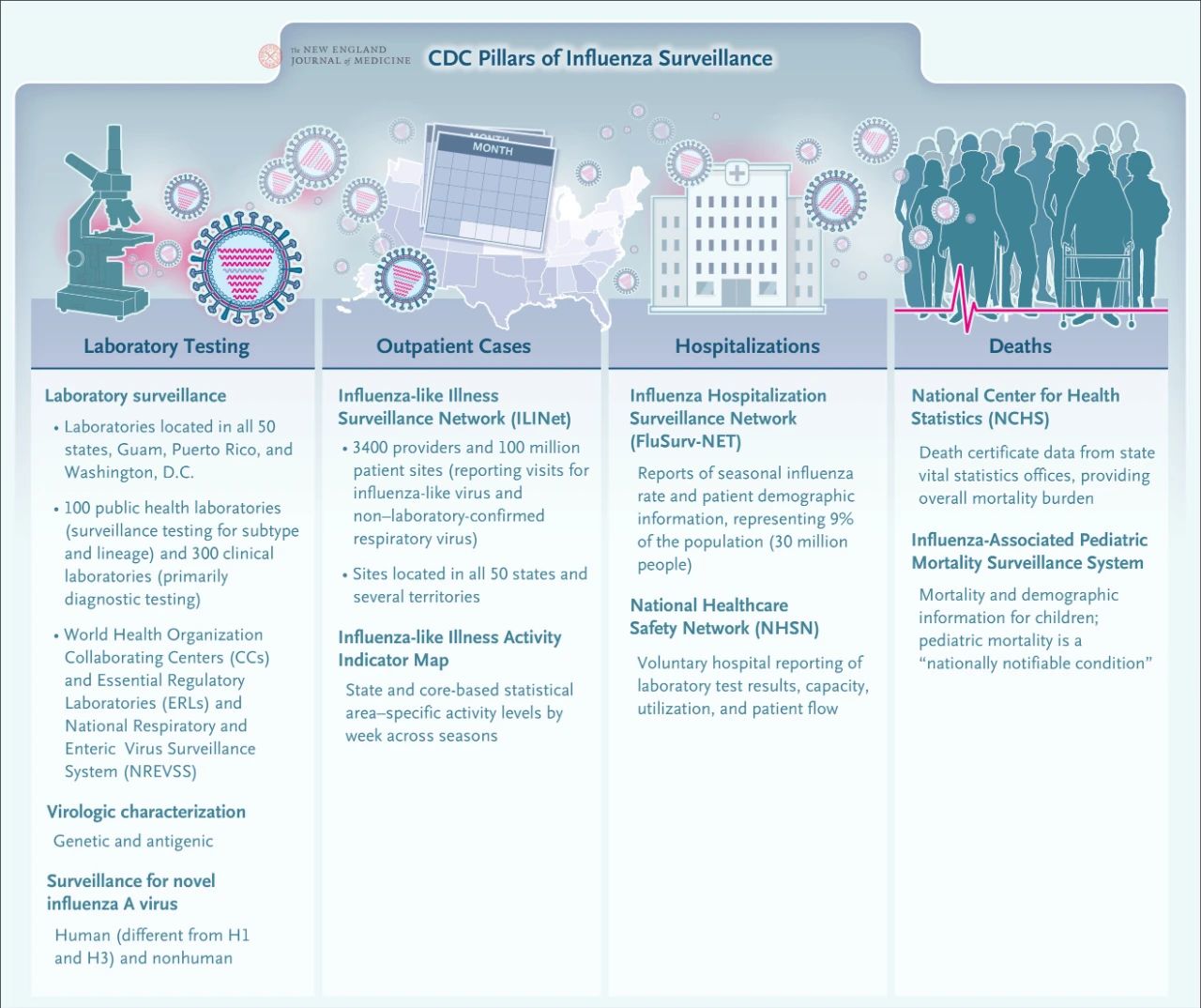
Het Global Influenza Surveillance and Response System bestrijkt 114 landen en heeft 144 nationale influenzacentra, die verantwoordelijk zijn voor continue influenzabewaking gedurende het hele jaar. De CDC werkt, als lid, samen met laboratoria in andere landen om isolaten van het influenzavirus naar de WHO te sturen voor antigene en genetische profilering, vergelijkbaar met de procedure waarmee Amerikaanse laboratoria isolaten aan de CDC voorleggen. De samenwerking tussen de Verenigde Staten en China in de afgelopen 40 jaar is een belangrijk onderdeel geworden van de wereldwijde gezondheidsveiligheid en -diplomatie.
Plaatsingstijd: 21-12-2024