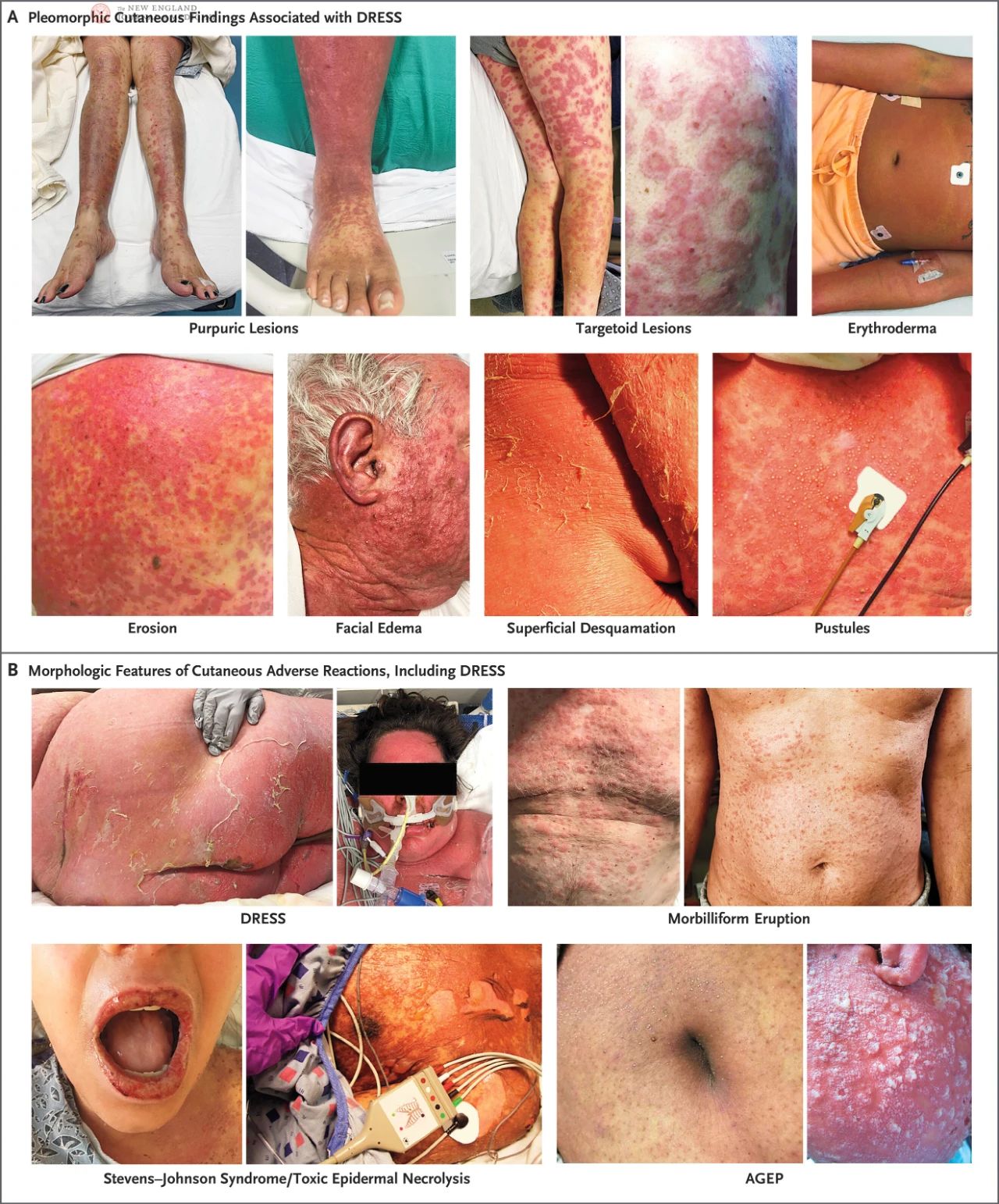
Geneesmiddelreactie met eosinofilie en systemische symptomen (DRESS), ook bekend als geneesmiddelgeïnduceerd overgevoeligheidssyndroom, is een ernstige T-cel-gemedieerde cutane bijwerking die wordt gekenmerkt door huiduitslag, koorts, betrokkenheid van inwendige organen en systemische symptomen na langdurig gebruik van bepaalde geneesmiddelen.
DRESS komt voor bij ongeveer 1 op de 1.000 tot 1 op de 10.000 patiënten die medicatie krijgen, afhankelijk van het type inducerend medicijn. De meeste DRESS-gevallen werden veroorzaakt door vijf medicijnen, in afnemende volgorde van incidentie: allopurinol, vancomycine, lamotrigine, carbamazepine en trimethopridine-sulfamethoxazol. Hoewel DRESS relatief zeldzaam is, is het verantwoordelijk voor maximaal 23% van de huidreacties op geneesmiddelen bij opgenomen patiënten. Prodromale symptomen van DRESS (geneesmiddelreactie met eosinofilie en systemische symptomen) zijn onder andere koorts, algehele malaise, keelpijn, slikproblemen, jeuk, een branderig gevoel op de huid of een combinatie van bovenstaande. Na dit stadium ontwikkelen patiënten vaak een mazelenachtige huiduitslag die begint op de romp en het gezicht en zich geleidelijk verspreidt, tot meer dan 50% van de huid van het lichaam. Gezichtsoedeem is een van de karakteristieke kenmerken van DRESS en kan de schuine oorlelplooi verergeren of er zelfs een nieuwe veroorzaken. Hierdoor kan DRESS onderscheiden worden van een ongecompliceerde mazelenachtige uitslag veroorzaakt door medicijnen.
Patiënten met DRESS kunnen diverse huidafwijkingen vertonen, waaronder urticaria, eczeem, lichenoïde veranderingen, exfoliatieve dermatitis, erytheem, schietschijfvormige afwijkingen, purpura, blaren, puisten of een combinatie hiervan. Meerdere huidafwijkingen kunnen tegelijkertijd bij dezelfde patiënt voorkomen of veranderen naarmate de ziekte vordert. Bij patiënten met een donkere huid is vroeg erytheem mogelijk niet zichtbaar, dus moet het zorgvuldig worden onderzocht onder goede lichtomstandigheden. Puisten komen vaak voor in het gezicht, de hals en op de borst.
In een prospectieve, gevalideerde European Registry of Serious Cutaneous Adverse Reactions (RegiSCAR)-studie ontwikkelde 56% van de DRESS-patiënten milde mucosale ontsteking en erosie, terwijl 15% van de patiënten mucosale ontsteking had op meerdere plaatsen, meestal de orofarynx. In de RegiSCAR-studie had de meerderheid van de DRESS-patiënten systemische lymfekliervergroting, en bij sommige patiënten gaat de lymfekliervergroting zelfs vooraf aan huidklachten. De huiduitslag duurt meestal langer dan twee weken en heeft een langere herstelperiode, waarbij oppervlakkige desquamatie het belangrijkste kenmerk is. Daarnaast is er, hoewel uiterst zeldzaam, een klein aantal patiënten met DRESS dat mogelijk niet gepaard gaat met huiduitslag of eosinofilie.
Systemische DRESS-laesies betreffen meestal het bloed, de lever, de nieren, de longen en het hart, maar vrijwel elk orgaansysteem (inclusief het endocriene, gastro-intestinale, neurologische, oculaire en reumatische systeem) kan betrokken zijn. In de RegiSCAR-studie had 36 procent van de patiënten ten minste één extracutaan orgaan aangetast en 56 procent twee of meer organen. Atypische lymfocytose is de meest voorkomende en vroegste hematologische afwijking, terwijl eosinofilie meestal in de latere stadia van de ziekte optreedt en kan aanhouden.
Na de huid is de lever het meest aangetaste solide orgaan. Verhoogde leverenzymwaarden kunnen optreden voordat de huiduitslag verschijnt, meestal in mildere mate, maar kunnen af en toe oplopen tot 10 keer de bovengrens van normaal. De meest voorkomende vorm van leverbeschadiging is cholestase, gevolgd door gemengde cholestase en hepatocellulaire schade. In zeldzame gevallen kan acuut leverfalen ernstig genoeg zijn om een levertransplantatie te vereisen. In gevallen van DRESS met leverdisfunctie is antibiotica de meest voorkomende pathogene geneesmiddelenklasse. Een systematische review analyseerde 71 patiënten (67 volwassenen en 4 kinderen) met DRES-gerelateerde nierproblemen. Hoewel de meeste patiënten gelijktijdige leverschade hebben, presenteert 1 op de 5 patiënten zich met slechts geïsoleerde nierbetrokkenheid. Antibiotica waren de meest voorkomende geneesmiddelen die in verband werden gebracht met nierschade bij DRESS-patiënten, waarbij vancomycine 13 procent van de nierschade veroorzaakte, gevolgd door allopurinol en anticonvulsiva. Acuut nierletsel werd gekenmerkt door een verhoogd serumcreatininegehalte of een verlaagde glomerulaire filtratiesnelheid, en sommige gevallen gingen gepaard met proteïnurie, oligurie, hematurie of alle drie. Daarnaast kan er slechts sprake zijn van geïsoleerde hematurie of proteïnurie, of zelfs geen urine. 30% van de getroffen patiënten (21/71) kreeg niervervangende therapie, en hoewel veel patiënten hun nierfunctie terugkregen, was het onduidelijk of er langetermijngevolgen waren. Longbetrokkenheid, gekenmerkt door kortademigheid, droge hoest, of beide, werd gemeld bij 32% van de DRESS-patiënten. De meest voorkomende longafwijkingen bij beeldvormend onderzoek waren interstitiële infiltratie, acuut respiratoir distresssyndroom en pleurale effusie. Complicaties zijn onder andere acute interstitiële pneumonie, lymfocytaire interstitiële pneumonie en pleuritis. Omdat pulmonale DRESS vaak ten onrechte als pneumonie wordt gediagnosticeerd, vereist de diagnose een hoge mate van waakzaamheid. Bijna alle gevallen met longbetrokkenheid gaan gepaard met disfunctie van andere solide organen. In een andere systematische review had tot 21% van de DRESS-patiënten myocarditis. Myocarditis kan maandenlang aanhouden nadat andere symptomen van DRESS zijn verdwenen, of zelfs aanhouden. De vormen variëren van acute eosinofiele myocarditis (remissie met kortdurende immunosuppressieve behandeling) tot acute necrotiserende eosinofiele myocarditis (mortaliteit van meer dan 50% en mediane overleving van slechts 3 tot 4 dagen). Patiënten met myocarditis presenteren zich vaak met kortademigheid, pijn op de borst, tachycardie en hypotensie, vergezeld van verhoogde myocardenzymwaarden, veranderingen in het elektrocardiogram en echocardiografische afwijkingen (zoals pericardiale effusie, systolische disfunctie, ventrikelseptumhypertrofie en biventriculair falen). MRI van het hart kan endometriumlaesies aan het licht brengen, maar voor een definitieve diagnose is meestal een endometriumbiopsie vereist. Bij DRESS is er minder vaak sprake van betrokkenheid van de longen en het myocard, en minocycline is een van de meest voorkomende inducerende middelen.
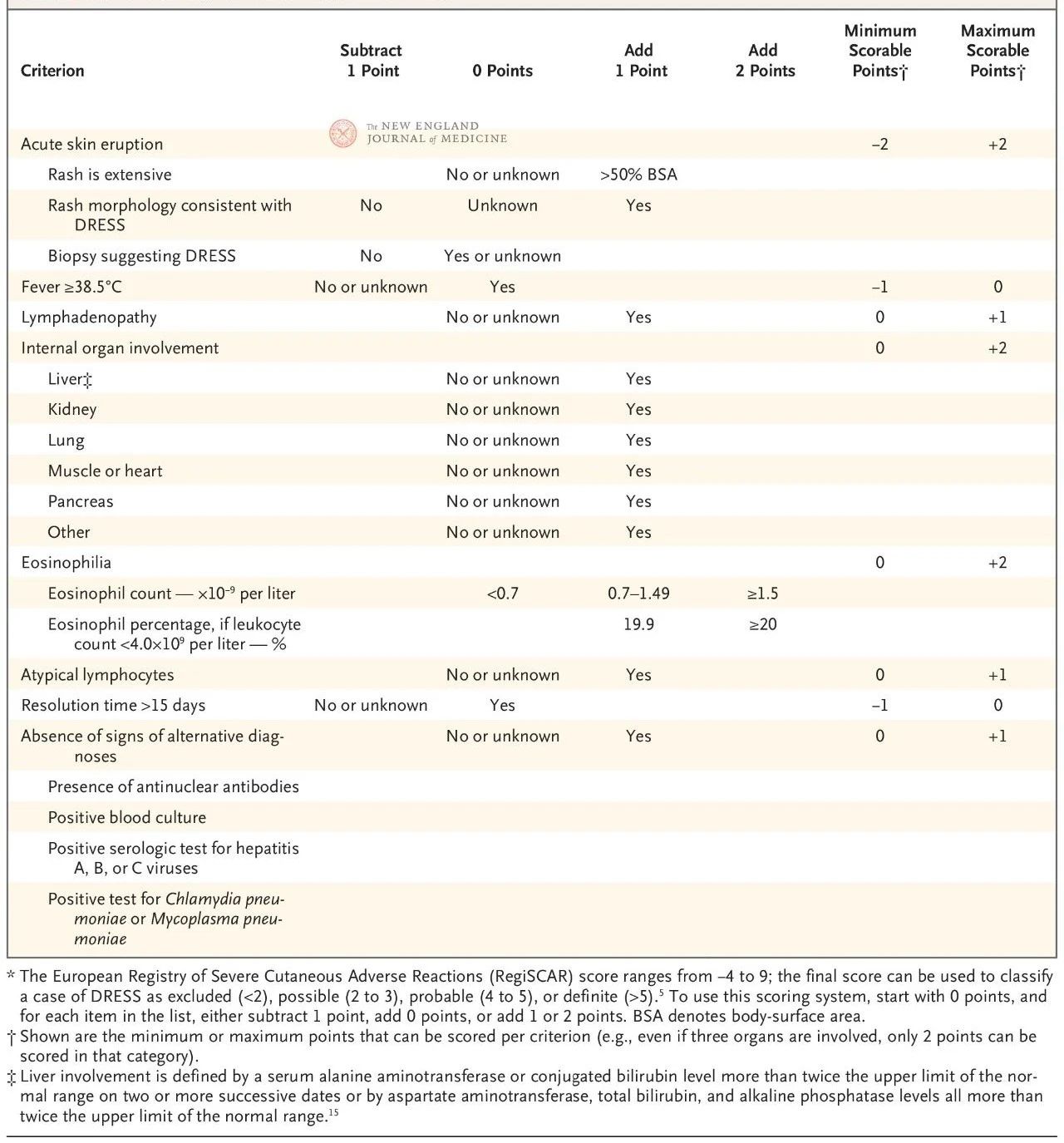
Het Europese RegiSCAR-scoresysteem is gevalideerd en wordt veel gebruikt voor de diagnose van DRESS (tabel 2). Het scoresysteem is gebaseerd op zeven kenmerken: een lichaamstemperatuur boven 38,5 °C; vergrote lymfeklieren op ten minste twee locaties; eosinofilie; atypische lymfocytose; huiduitslag (die meer dan 50% van het lichaamsoppervlak beslaat, karakteristieke morfologische verschijnselen of histologische bevindingen die wijzen op overgevoeligheid voor het geneesmiddel); betrokkenheid van extracutane organen; en langdurige remissie (meer dan 15 dagen).
De score varieert van -4 tot 9 en de diagnostische zekerheid kan worden onderverdeeld in vier niveaus: een score lager dan 2 duidt op geen ziekte, 2 tot 3 duidt op een waarschijnlijke ziekte, 4 tot 5 duidt op een zeer waarschijnlijke ziekte en meer dan 5 duidt op een diagnose van DRESS. De RegiSCAR-score is met name nuttig voor retrospectieve validatie van mogelijke gevallen, omdat patiënten mogelijk niet volledig aan alle diagnostische criteria hebben voldaan in een vroeg stadium van de ziekte of geen volledige beoordeling hebben ontvangen die bij de score hoort.
DRESS moet worden onderscheiden van andere ernstige huidreacties, waaronder SJS en gerelateerde aandoeningen, toxische epidermale necrolyse (TEN) en acute gegeneraliseerde exfoliërende impetigo (AGEP) (Figuur 1B). De incubatietijd voor DRESS is doorgaans langer dan voor andere ernstige huidreacties. SJS en TEN ontwikkelen zich snel en verdwijnen meestal vanzelf binnen 3 tot 4 weken, terwijl de symptomen van DRESS vaak persistenter zijn. Hoewel mucosale betrokkenheid bij DRESS-patiënten mogelijk moet worden onderscheiden van SJS of TEN, zijn orale mucosale laesies bij DRESS doorgaans mild en minder bloedend. Duidelijk huidoedeem, kenmerkend voor DRESS, kan leiden tot katatone secundaire blaren en erosie, terwijl SJS en TEN worden gekenmerkt door volledige epidermale exfoliatie met laterale spanning, vaak met een positief teken van Nikolsky. AGEP daarentegen treedt meestal enkele uren tot dagen na blootstelling aan het geneesmiddel op en verdwijnt snel binnen 1 tot 2 weken. De huiduitslag bij AGEP is rond en bestaat uit algemene puistjes die niet beperkt blijven tot de haarzakjes. Dit wijkt enigszins af van de kenmerken van DRESS.
Uit een prospectieve studie bleek dat 6,8% van de DRESS-patiënten kenmerken van zowel SJS, TEN als AGEP vertoonde, waarvan 2,5% werd beschouwd als overlappende ernstige huidreacties. Het gebruik van RegiSCAR-validatiecriteria helpt om deze aandoeningen nauwkeurig te identificeren.
Bovendien verschijnen veelvoorkomende mazelenachtige medicijnuitslagen meestal binnen 1 tot 2 weken na blootstelling aan het medicijn (herhaling van de blootstelling is sneller), maar in tegenstelling tot DRESS gaan deze uitslagjes meestal niet gepaard met verhoogde transaminasewaarden, verhoogde eosinofilie of een langere hersteltijd van de symptomen. DRESS moet ook worden onderscheiden van andere ziektegebieden, waaronder hemofagocytaire lymfohistiocytose, vasculair immunoblastisch T-cellymfoom en acute graft-versus-hostziekte.
Er is geen consensus onder deskundigen of richtlijnen ontwikkeld over de DRESS-behandeling. Bestaande behandeladviezen zijn gebaseerd op observationele gegevens en de mening van deskundigen. Vergelijkende studies ter ondersteuning van de behandeling ontbreken eveneens, waardoor de behandelmethoden niet uniform zijn.
Duidelijke ziekteverwekkende medicijnbehandeling
De eerste en meest cruciale stap in DRESS is het identificeren en stopzetten van het meest waarschijnlijke veroorzakende geneesmiddel. Het opstellen van gedetailleerde medicatieoverzichten voor patiënten kan hierbij helpen. Met medicatieoverzichten kunnen artsen systematisch alle mogelijke ziekteverwekkende geneesmiddelen documenteren en de tijdsrelatie analyseren tussen blootstelling aan het geneesmiddel en huiduitslag, eosinofilie en orgaanbetrokkenheid. Met behulp van deze informatie kunnen artsen het geneesmiddel selecteren dat DRESS het meest waarschijnlijk veroorzaakt en het gebruik ervan tijdig stopzetten. Daarnaast kunnen artsen ook gebruikmaken van algoritmen die worden gebruikt om de causaliteit van het geneesmiddel te bepalen voor andere ernstige huidbijwerkingen.
Medicatie – glucocorticoïden
Systemische glucocorticoïden zijn de belangrijkste middelen om remissie van DRESS te induceren en recidief te behandelen. Hoewel de conventionele startdosis 0,5 tot 1 mg/d/kg per dag bedraagt (gemeten in prednison-equivalent), is er een gebrek aan klinische studies die de werkzaamheid van corticosteroïden bij DRESS evalueren, evenals studies naar verschillende doseringen en behandelregimes. De dosis glucocorticoïden mag niet willekeurig worden verlaagd totdat duidelijke klinische verbeteringen worden waargenomen, zoals vermindering van huiduitslag, eosinofielenpenie en herstel van de orgaanfunctie. Om het risico op recidief te verminderen, wordt aanbevolen de dosis glucocorticoïden geleidelijk te verlagen gedurende 6 tot 12 weken. Als de standaarddosis niet werkt, kan een shocktherapie met glucocorticoïden worden overwogen, 250 mg per dag (of equivalent) gedurende 3 dagen, gevolgd door een geleidelijke verlaging.
Voor patiënten met milde DRESS kunnen zeer effectieve topische corticosteroïden een effectieve behandelingsoptie zijn. Zo rapporteerden Uhara et al. dat 10 DRESS-patiënten succesvol herstelden zonder systemische glucocorticoïden. Omdat het echter niet duidelijk is welke patiënten systemische behandeling veilig kunnen vermijden, wordt wijdverbreid gebruik van topische therapieën niet aanbevolen als alternatief.
Vermijd glucocorticoïdetherapie en doelgerichte therapie
Voor DRESS-patiënten, met name patiënten met een hoog risico op complicaties (zoals infecties) door het gebruik van hoge doses corticosteroïden, kan een behandeling waarbij corticosteroïden worden vermeden, worden overwogen. Hoewel er meldingen zijn dat intraveneus immunoglobuline (IVIG) in sommige gevallen effectief kan zijn, heeft een open studie aangetoond dat de therapie een hoog risico op bijwerkingen met zich meebrengt, met name trombo-embolie, waardoor veel patiënten uiteindelijk overstappen op systemische glucocorticoïdtherapie. De potentiële werkzaamheid van IVIG kan verband houden met het antilichaamklarende effect, dat helpt bij het remmen van virale infecties of reactivatie van het virus. Vanwege de hoge doses IVIG is het echter mogelijk niet geschikt voor patiënten met congestief hartfalen, nierfalen of leverfalen.
Andere behandelingsopties zijn mycofenolaat, ciclosporine en cyclofosfamide. Door de activering van T-cellen te remmen, blokkeert ciclosporine de gentranscriptie van cytokinen zoals interleukine-5, waardoor de eosinofiele rekrutering en geneesmiddelspecifieke T-celactivering worden verminderd. Een studie met vijf patiënten die met ciclosporine werden behandeld en 21 patiënten die met systemische glucocorticoïden werden behandeld, toonde aan dat ciclosporinegebruik gepaard ging met een lagere ziekteprogressie, verbeterde klinische en laboratoriumwaarden en kortere ziekenhuisopnames. Ciclosporine wordt momenteel echter niet beschouwd als eerstelijnsbehandeling voor DRESS. Azathioprine en mycofenolaat worden voornamelijk gebruikt voor onderhoudstherapie in plaats van inductietherapie.
Monoklonale antilichamen zijn gebruikt voor de behandeling van DRESS. Deze omvatten mepolizumab, ralizumab en benazumab, die interleukine-5 en zijn receptor-as blokkeren, januskinaseremmers (zoals tofacitinib) en monoklonale antilichamen tegen CD20 (zoals rituximab). Van deze therapieën worden anti-interleukine-5-middelen beschouwd als de meest toegankelijke, effectieve en veilige inductietherapie. Het werkzaamheidsmechanisme kan verband houden met de vroege verhoging van de interleukine-5-spiegels in DRESS, die meestal wordt geïnduceerd door geneesmiddelspecifieke T-cellen. Interleukine-5 is de belangrijkste regulator van eosinofielen en is verantwoordelijk voor hun groei, differentiatie, rekrutering, activering en overleving. Anti-interleukine-5-middelen worden vaak gebruikt voor de behandeling van patiënten die na gebruik van systemische glucocorticoïden nog steeds eosinofilie of orgaanstoornissen hebben.
Duur van de behandeling
De behandeling van DRESS moet zeer gepersonaliseerd zijn en dynamisch worden aangepast aan de progressie van de ziekte en de respons op de behandeling. Patiënten met DRESS vereisen doorgaans ziekenhuisopname, en ongeveer een kwart van deze gevallen vereist intensieve zorg. Tijdens de ziekenhuisopname worden de symptomen van de patiënt dagelijks geëvalueerd, vindt er een uitgebreid lichamelijk onderzoek plaats en worden laboratoriumindicatoren regelmatig gecontroleerd om orgaanbetrokkenheid en veranderingen in eosinofielen te beoordelen.
Na ontslag is een wekelijkse follow-upevaluatie nog steeds nodig om veranderingen in de toestand te monitoren en het behandelplan tijdig aan te passen. Terugval kan spontaan optreden tijdens het verlagen van de dosis glucocorticoïden of na remissie, en kan zich presenteren als een enkel symptoom of een lokale orgaanlaesie. Patiënten moeten daarom langdurig en uitgebreid worden gevolgd.
Plaatsingstijd: 14-12-2024