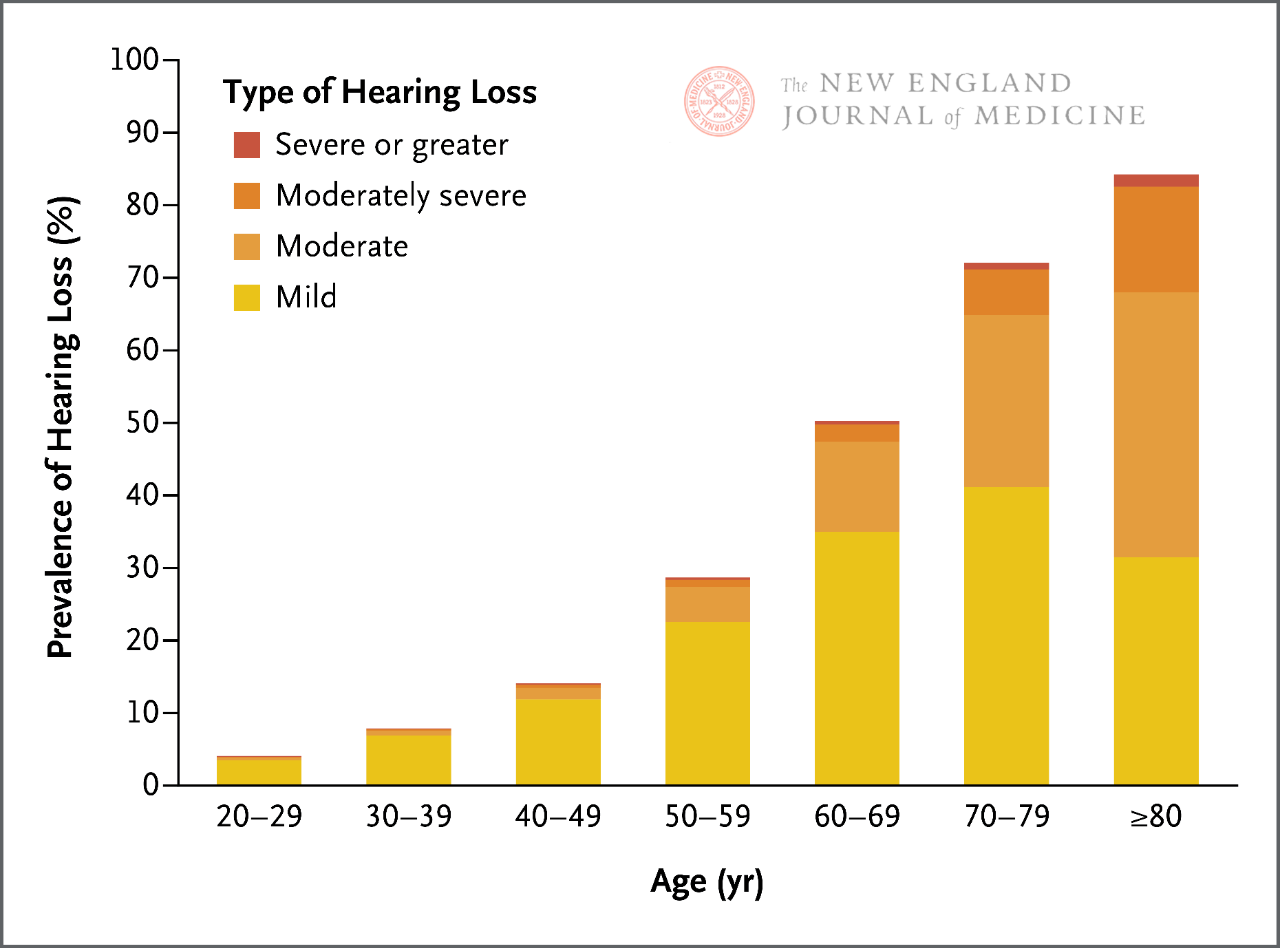
Na de volwassenheid neemt het gehoor geleidelijk af. Elke 10 jaar verdubbelt de incidentie van gehoorverlies bijna, en twee derde van de volwassenen van 60 jaar en ouder lijdt aan een vorm van klinisch significant gehoorverlies. Er is een verband tussen gehoorverlies en communicatiestoornissen, cognitieve achteruitgang, dementie, hogere medische kosten en andere nadelige gezondheidseffecten.
Iedereen zal in de loop van zijn leven geleidelijk aan leeftijdsgebonden gehoorverlies ervaren. Het menselijk gehoorvermogen hangt af van de mate waarin het binnenoor (de cochlea) geluid nauwkeurig kan omzetten in neurale signalen (die vervolgens door de hersenschors worden verwerkt en tot betekenis worden gedecodeerd). Pathologische veranderingen in de verbinding van oor naar hersenen kunnen nadelige gevolgen hebben voor het gehoor, maar leeftijdsgebonden gehoorverlies waarbij de cochlea betrokken is, is de meest voorkomende oorzaak.
Kenmerkend voor leeftijdsgebonden gehoorverlies is het geleidelijke verlies van de gehoorhaarcellen in het binnenoor, die verantwoordelijk zijn voor het omzetten van geluid in neurale signalen. In tegenstelling tot andere cellen in het lichaam kunnen gehoorhaarcellen in het binnenoor zich niet regenereren. Door de cumulatieve effecten van verschillende etiologieën zullen deze cellen gedurende iemands leven geleidelijk verloren gaan. De belangrijkste risicofactoren voor leeftijdsgebonden gehoorverlies zijn hogere leeftijd, een lichtere huidskleur (wat een indicator is van cochleaire pigmentatie omdat melanine een beschermend effect heeft op de cochlea), mannelijkheid en blootstelling aan lawaai. Andere risicofactoren zijn hart- en vaatziekten, zoals diabetes, roken en hypertensie, die kunnen leiden tot microvasculaire schade aan de cochleaire bloedvaten.
Het menselijk gehoor neemt geleidelijk af naarmate mensen volwassen worden, vooral als het gaat om het horen van hoogfrequente geluiden. De incidentie van klinisch significant gehoorverlies neemt toe met de leeftijd, en met elke 10 jaar verdubbelt de incidentie van gehoorverlies bijna. Daarom lijdt twee derde van de volwassenen van 60 jaar en ouder aan een vorm van klinisch significant gehoorverlies.
Epidemiologische studies hebben een verband aangetoond tussen gehoorverlies en communicatiebarrières, cognitieve achteruitgang, dementie, verhoogde medische kosten en andere nadelige gezondheidseffecten. Het afgelopen decennium heeft onderzoek zich met name gericht op de impact van gehoorverlies op cognitieve achteruitgang en dementie. Op basis van dit bewijs concludeerde de Lancet Commission on Dementia in 2020 dat gehoorverlies op middelbare en oudere leeftijd de grootste potentieel beïnvloedbare risicofactor is voor het ontwikkelen van dementie, goed voor 8% van alle gevallen van dementie. Er wordt gespeculeerd dat het belangrijkste mechanisme waardoor gehoorverlies de cognitieve achteruitgang en het risico op dementie verhoogt, de nadelige effecten van gehoorverlies en onvoldoende auditieve codering op cognitieve belasting, hersenatrofie en sociaal isolement zijn.
Leeftijdsgebonden gehoorverlies manifesteert zich geleidelijk en subtiel in beide oren, zonder duidelijke triggers. Het beïnvloedt de hoorbaarheid en helderheid van geluid, evenals de dagelijkse communicatie-ervaring van mensen. Mensen met licht gehoorverlies realiseren zich vaak niet dat hun gehoor afneemt en denken in plaats daarvan dat hun gehoorproblemen worden veroorzaakt door externe factoren zoals onduidelijke spraak en achtergrondgeluid. Mensen met ernstig gehoorverlies zullen geleidelijk problemen met de spraakverstaanbaarheid opmerken, zelfs in rustige omgevingen, terwijl praten in lawaaiige omgevingen zich uitgeput zal voelen omdat er meer cognitieve inspanning nodig is om verzwakte spraaksignalen te verwerken. Meestal hebben familieleden het beste inzicht in de gehoorproblemen van de patiënt.
Bij het beoordelen van gehoorproblemen bij een patiënt is het belangrijk te begrijpen dat iemands gehoorperceptie afhangt van vier factoren: de kwaliteit van het binnenkomende geluid (zoals demping van spraaksignalen in ruimtes met achtergrondgeluid of echo), het mechanische proces van geluidsoverdracht via het middenoor naar de cochlea (d.w.z. geleidingsgehoor), de cochlea die geluidssignalen omzet in elektrische signalen en deze naar de hersenen doorgeeft (d.w.z. sensorineuraal gehoor), en de hersenschors die neurale signalen decodeert tot betekenis (d.w.z. centrale auditieve verwerking). Wanneer een patiënt gehoorproblemen ontdekt, kan de oorzaak in een van de vier bovengenoemde onderdelen liggen. In veel gevallen is er al sprake van meer dan één onderdeel voordat het gehoorprobleem zich manifesteert.
Het doel van de voorlopige klinische evaluatie is om te beoordelen of de patiënt gemakkelijk te behandelen conductief gehoorverlies heeft of andere vormen van gehoorverlies die mogelijk nader onderzoek door een KNO-arts vereisen. Conductief gehoorverlies dat door een huisarts kan worden behandeld, omvat otitis media en cerumenembolie. Dit kan worden vastgesteld op basis van de medische voorgeschiedenis (zoals een acuut begin met oorpijn en een vol oor met een infectie van de bovenste luchtwegen) of een otoscopie (zoals een volledige cerumenembolie in de gehoorgang). De begeleidende symptomen en tekenen van gehoorverlies die nader onderzoek of een consult door een KNO-arts vereisen, zijn onder andere oorafscheiding, abnormale otoscopie, aanhoudende tinnitus, duizeligheid, gehoorschommelingen of -asymmetrie, of plotseling gehoorverlies zonder conductieve oorzaken (zoals middenoorvocht).
Plotseling sensorineuraal gehoorverlies is een van de weinige vormen van gehoorverlies die dringend onderzoek door een KNO-arts vereist (bij voorkeur binnen 3 dagen na aanvang), aangezien vroege diagnose en het gebruik van glucocorticoïden de kans op gehoorherstel kunnen vergroten. Plotseling sensorineuraal gehoorverlies is relatief zeldzaam, met een jaarlijkse incidentie van 1 op 10.000, en komt het meest voor bij volwassenen van 40 jaar en ouder. Vergeleken met unilateraal gehoorverlies veroorzaakt door geleiding, melden patiënten met plotseling sensorineuraal gehoorverlies meestal acuut, pijnloos gehoorverlies in één oor, wat resulteert in vrijwel volledig onvermogen om anderen te horen of te verstaan.
Er bestaan momenteel meerdere screeningsmethoden voor gehoorverlies, waaronder fluistertesten en vingerdraaitesten. De gevoeligheid en specificiteit van deze testmethoden variëren echter sterk en hun effectiviteit kan beperkt zijn, afhankelijk van de kans op leeftijdsgerelateerd gehoorverlies bij patiënten. Het is met name belangrijk om te weten dat naarmate het gehoor geleidelijk afneemt gedurende iemands leven (figuur 1), ongeacht de screeningsresultaten, kan worden afgeleid dat de patiënt een zekere mate van leeftijdsgerelateerd gehoorverlies heeft op basis van de leeftijd, symptomen die wijzen op gehoorverlies en geen andere klinische oorzaken.
Bevestig en evalueer gehoorverlies en verwijs naar een audioloog. Tijdens het gehoorbeoordelingsproces gebruikt de arts een gekalibreerde audiometer in de geluidsdichte kamer om het gehoor van de patiënt te testen. Beoordeel de minimale geluidsintensiteit (d.w.z. gehoordrempel) die een patiënt betrouwbaar kan detecteren in decibel binnen het bereik van 125-8000 Hz. Een lage gehoordrempel duidt op goed gehoor. Bij kinderen en jongvolwassenen ligt de gehoordrempel voor alle frequenties dicht bij 0 dB, maar naarmate de leeftijd toeneemt, neemt het gehoor geleidelijk af en stijgt de gehoordrempel geleidelijk, met name voor hoogfrequente geluiden. De Wereldgezondheidsorganisatie classificeert gehoor op basis van de gemiddelde drempel van iemands gehoor bij de belangrijkste geluidsfrequenties voor spraak (500, 1000, 2000 en 4000 Hz), bekend als het vierfrequentie-zuiveretoongemiddelde [PTA4]. Artsen of patiënten kunnen de impact van het gehoorniveau van de patiënt op het functioneren en passende behandelstrategieën begrijpen op basis van PTA4. Andere tests die tijdens gehoortesten worden uitgevoerd, zoals botgeleidingsgehoortesten en taalbegripstests, kunnen ook helpen bepalen of de oorzaak van gehoorverlies geleidingsgehoorverlies of centraal auditief verwerkingsgehoorverlies is. Bovendien kunnen ze richtlijnen bieden voor geschikte gehoorrevalidatieplannen.
De belangrijkste klinische basis voor de aanpak van leeftijdsgebonden gehoorverlies is het verbeteren van de toegankelijkheid van spraak en andere geluiden in de auditieve omgeving (zoals muziek en geluidsalarmen) om effectieve communicatie, deelname aan dagelijkse activiteiten en veiligheid te bevorderen. Momenteel bestaat er geen herstellende therapie voor leeftijdsgebonden gehoorverlies. De behandeling van deze ziekte is voornamelijk gericht op gehoorbescherming, het toepassen van communicatiestrategieën om de kwaliteit van binnenkomende auditieve signalen te optimaliseren (bovenop concurrerende achtergrondgeluiden), en het gebruik van hoortoestellen, cochleaire implantaten en andere hoortechnologie. Het gebruik van hoortoestellen of cochleaire implantaten onder de begunstigde populatie (bepaald door het gehoor) is nog steeds zeer laag.
Gehoorbeschermingsstrategieën zijn gericht op het verminderen van blootstelling aan lawaai door afstand te houden tot de geluidsbron of het volume ervan te verlagen, en indien nodig gehoorbescherming (zoals oordopjes) te gebruiken. Communicatiestrategieën omvatten het aanmoedigen van mensen om rechtstreeks met elkaar te praten, hen tijdens gesprekken op armlengte afstand te houden en achtergrondgeluid te verminderen. Bij rechtstreekse communicatie kan de luisteraar duidelijkere auditieve signalen opvangen en de gezichtsuitdrukkingen en lipbewegingen van de spreker zien, wat het centrale zenuwstelsel helpt bij het decoderen van spraaksignalen.
Hoortoestellen blijven de belangrijkste interventiemethode voor de behandeling van leeftijdsgebonden gehoorverlies. Hoortoestellen kunnen geluid versterken, en geavanceerdere hoortoestellen kunnen ook de signaal-ruisverhouding van het gewenste doelgeluid verbeteren door middel van richtmicrofoons en digitale signaalverwerking, wat cruciaal is voor het verbeteren van communicatie in lawaaiige omgevingen.
Hoortoestellen zonder recept zijn geschikt voor volwassenen met licht tot matig gehoorverlies. De PTA4-waarde is over het algemeen lager dan 60 dB, en deze groep vormt 90% tot 95% van alle patiënten met gehoorverlies. Hoortoestellen op recept hebben daarentegen een hoger geluidsniveau en zijn geschikt voor volwassenen met ernstiger gehoorverlies, maar zijn alleen verkrijgbaar bij audiciens. Naarmate de markt zich verder ontwikkelt, zullen de kosten van vrij verkrijgbare hoortoestellen naar verwachting vergelijkbaar zijn met die van hoogwaardige draadloze oordopjes. Naarmate de prestaties van hoortoestellen een vast onderdeel worden van draadloze oordopjes, zullen vrij verkrijgbare hoortoestellen uiteindelijk mogelijk niet veel verschillen van draadloze oordopjes.
Als het gehoorverlies ernstig is (PTA4-waarde doorgaans ≥ 60 dB) en het nog steeds moeilijk is om anderen te verstaan na het gebruik van een hoortoestel, kan een cochleaire implantaatoperatie worden overwogen. Cochleaire implantaten zijn neurale prothesen die geluid coderen en de gehoorzenuwen rechtstreeks stimuleren. Ze worden door een KNO-arts geïmplanteerd tijdens een poliklinische operatie, die ongeveer 2 uur duurt. Na de implantatie hebben patiënten 6-12 maanden nodig om te wennen aan het gehoor dat via cochleaire implantaten is bereikt en om neurale elektrische stimulatie te ervaren als betekenisvolle taal en geluid.
Geplaatst op: 25 mei 2024